Тест на антитела к коронавирусу: расшифорвка результатов тестирования, время сохранения в организме
В соцсетях одни в шутку, другие всерьез "меряются антителами". "У меня после вакцинации 90 антител", - пишет знакомый пиарщик. А коллега по цеху сокрушается, что никаких антител у него после прививки не появилось. И просит совет: может, мало двух прививок, надо третьей "заполировать"?
Врачи советуют россиянам не слишком увлекаться подсчетом антител. Они бывают разные, и надо понимать, после чего они появились и от чего защищают.
Что такое антитела?
Антитела или иммуноглобулины – это не просто слово, звучащее в 2020 году в разы чаще, чем когда-либо. Это белки плазмы крови, которые помогают организму бороться с бактериями, грибками и вирусами. Они могут уничтожить чужеродные клетки в организме или подключить другие компоненты иммунитета для борьбы с ними.
Существует пять типов иммуноглобулинов:
- М (IgM): образовываются первыми и убивают микробы, попавшие в кровь. Но считаются слабее иммуноглобулинов типа G и разрушаются также быстрее;
- G (IgG): это стандартные иммуноглобулины, которые с лёгкостью проходят через плаценту. Но на их образование уходит больше времени, чем на тип М;
- А (IgA): вырабатываются лимфатической тканью и отвечают за борьбу с микробами кишечника. Но в крови их может быть незначительное количество, в основном иммуноглобулины этого типа содержатся в слезах, поте, слюне, кишечнике;
- Е (IgE): отвечают за борьбу с развитием аллергических реакций и паразитами;
- D (IgD): самые «скрытные» иммуноглобулины, о них крайне мало информации. Они содержатся в организме человека в наименьшем количестве. За борьбу с какими вредоносными клетками отвечают иммуноглобулины этого типа, тоже до конца неизвестно. Предположительно, они могут прийти в активность от контакта с безвредными белками крови и вызвать в организме аутоиммунные реакции (против клеток вашего организма).
Так как иммуноглобулины реагируют на попадание в организм любых вирусов, в том числе COVID-19 (SARS-CoV-2), они образуются даже при бессимптомном течении заболевания. Если говорить простым языком, они замечают коронавирус, борются с ним и запоминают информацию о вирусе на случай его повторного попадания в организм. Образоваться они могут уже на первой неделе заболевания.
Тест на антитела, в отличие от теста на коронавирус, поможет выявить, был ли контакт организма с вирусом в ближайшее время. Даже если в день сдачи пациент уже не болен. Тест же на COVID-19 не покажет ничего, если только человек не инфицирован в момент его сдачи. Однако важно знать, как делается тест на иммуноглобулины, как правильно подготовиться к сдаче и расшифровать потом результаты.
Тесты на антитела к коронавирусу: виды, как их делают и как к ним подготовиться
Для быстрого определения наличия или отсутствия иммуноглобулинов к новой коронавирусной инфекции в организме человека, используют метод иммунохроматографического анализа (ИХА-тест). Ещё один способ – иммуноферментный анализ (ИФА).
Последний (ИФА-тест) считается более точным, так как он показывает не только факт наличия или отсутствия иммуноглобулинов, но и их количество. Для этого у человека берут кровь в лунку на спецпланшете.
Подготовка к такому тестированию необходима для точности результатов:
- Нельзя есть в течение 12 часов перед анализом;
- Следует отказаться от спиртных напитков и курения за 24 часа до проведения тестирования;
- Рекомендуют накануне анализа прекратить приём любых лекарственных средств;
- Лучше приходить отдохнувшим, выспавшись, исключив в ближайшие сутки перед тестированием стрессы;
- Исключить накануне сдачи анализа тяжёлые физнагрузки.
При методе ИХА-тестирования также делают забор крови, но уже на тест-полоски. Такой анализ не покажет численность иммуноглобулинов у пациента, но быстро определит их наличие или отсутствие: полоска покажет одну, две или три полоски. Кроме того, для такого теста не нужны специальные знания и особые условия хранения тест-полосок.
Чек-лист для подготовки к иммунохроматографическому анализу выглядит практически так же, как и для ИФА-тестирования:

- Лучше сдавать кровь натощак, а если нет такой возможности, то хотя бы не есть за 3-4 часа до тестирования;
- Рекомендуют не пить перед анализом кофе, чай, соки и уж тем более – спиртные напитки. Лучше утолить жажду негазированной водой и не позже, чем за час до анализа;
- За час до тестирования нельзя курить.
Когда лучше сдавать тест
Если вы только подозреваете у себя коронавирус и не знаете точно, больны вы или нет, специалисты рекомендуют сдавать тест не ранее, чем спустя две-три недели после появления первых симптомов. Всё потому, что на образование антител к определённому вирусу нужно время.
Обычно уже на 14-й день заболевания у половины пациентов есть иммуноглобулины, а к 20-м суткам они вырабатываются у подавляющего большинства инфицированных. Сроки формирования антител очень индивидуальны и зависят от особенностей организма и многих внешних факторов. Но важно понимать: чтобы не потратить время и деньги впустую, лучше не обращаться за анализом ранее, чем спустя две недели после заболевания.
Если вы точно знаете, что переболели COVID-19, но для себя хотите сдать тест, то руководствоваться надо теми же сроками: не ранее, чем через две-три недели. Идеально – спустя пять недель.
Как долго антитела сохраняются в организме человека?
Наш организм начинает вырабатывать иммуноглобулины во время болезни и продолжает это делать ещё некоторое время после выздоровления. Это необходимо, чтобы организм «запомнил» вирус и мог справиться с ним в случае повторного инфицирования.
Если верить ирландским учёным, то иммуноглобулины могут сохраняться в организме до 4 месяцев. Что касается их стабильности, то тут стоит говорить о 3 месяцах. Если пациент хочет сдать тест, лучше это сделать не позднее, чем спустя 3 месяца после инфицирования. Многие российские специалисты считают, что в человеческом организме иммуноглобулины сохраняются от 1,5 до 3 месяцев.
Почему антител к коронавирусу может не быть?
Во-первых, на результаты тестов может повлиять процесс подготовки к тестированию, о котором мы писали выше. Если пренебречь правилами подготовки, результаты анализов могут оказаться ложными.
Во-вторых, даже если вы подозреваете у себя COVID-19, это вовсе не значит, что вы инфицированы. Есть множество симптомов гриппа и ОРВИ, которые похожи на новую коронавирусную инфекцию. В этом случае анализ не покажет наличие иммуноглобулинов и лишь подтвердит отсутствие контакта организма с вирусом.
В-третьих, миру известны случаи, когда пациент переболел коронавирусом, но иммуноглобулины у него не обнаружили. Такое возможно, если болезнь протекала в лёгкой форме, и организм справился с ней на уровне фагоцитоза (поглотил ещё до процесса образования антител). Также иммуноглобулины могут не успеть выработаться, если бороться с болезнью организму активно помогали препаратами. Что в этом плохого? При таком варианте в организме не остаётся следов инфекции и «памяти», как с ней справляться. Повторное заражение тем же вирусом может оказаться таким же по сложности или ещё тяжелее.
Также есть пациенты, которые тяжело переносили заболевание, но почему-то в их организме вырабатывались иммуноглобулины не к вирусу, а к интерферону. Он влияет на работу иммунитета и клеток памяти, которые при повторном попадании инфекции в организм должны «вытаскивать» информацию, как с ней бороться. В таких условиях иммуноглобулины к COVID-19 могут выработаться, но исчезнут слишком быстро. Исследования могут их не показать.
Можно ли заразиться коронавирусом повторно?
Заразиться COVID-19 второй раз возможно. Это произошло с людьми из разных стран мира. Важно понимать, что защищённость организма зависит не от самого факта наличия иммуноглобулинов в организме, а от их концентрации. Чем она выше, чем сильнее ваш иммунитет и больше возможностей убить вирус.
Также нужно знать, что по прошествии времени концентрация антител снижается. Для различных заболеваний эти сроки разные. Например, иммуноглобулины к кори могут сохраняться от 10 лет и на всю жизнь, к дифтерии – тоже около 10 лет, к бешенству – до 1 года. Что касается коронавируса – до 3-4 месяцев. На этот период человек считается защищённым, хоть и не освобождается от соблюдения мер предосторожности: ношения масок, соблюдения социальной дистанции. Однако к единому мнению в этом вопросе учёные и медики-практики ещё не пришли. Некоторые считают, что даже при наличии антител, а особенно при низкой концентрации иммуноглобулинов типа IgG есть риск инфицироваться повторно.
Нюансы расшифровки результатов анализа на антитела IgG и IgM к коронавирусу COVID-19
Важный момент должен отметить - в идеале, конечно, результаты любых анализов стоит обсуждать в первую очередь со своим лечащим врачом.
Проблема интерпретации результатов анализов на антитела
В ленте вопросов к блогу в Яндекс. Кью пролетает довольно много просьб расшифровать и интерпретировать результаты анализов на антитела к коронавирусу, такого вот вида:
Сделала тест на covid. Результат показал nCoV lgM:0.47; nCoV lgG:8.52. Что это значит?
У меня вышел положительный тест на Covid. LgM 6.245, lgG 5.397 оба positive, что это означает?
Помогите расшифровать результаты анализа крови на антитела, болели или как: "1. lgM:091, lgG 96,26 2. lgM:055, lgG 163,82"?
И так далее.
Референсные уровни антител IgG и IgM в различных тест-системах
Следующий важный момент - это определение значений той самой количественной "нормы" и уровня, от которого отсчитывается превышение антител IgM и IgG.
И вот с этим самым референсным уровнем антител - начинается самое интересное.
Дело в том, что в разных местах в том самом пресловутом интернете - на сайтах разных частных лабораторий и на сайте, скажем, Мосгорздрава - приведены довольно сильно отличающиеся трактовки количественных результатов анализа на антитела.
Начнем с сайта Мосгорздрава, на котором приведена инструкция по интерпретации результатов анализов, сдаваемых в городских поликлиниках Москвы:

Как видите, тут написано, что если в результатах анализов IgG меньше 10 - значит вы не сталкивались с вирусом, и анализ отрицателен. А соответственно если IgG больше 10 - то анализ уже положителен, т.е. контакт с вирусом был.
Идем дальше.
Изучаем сайт популярнейшей медицинской лаборатории Инвитро:
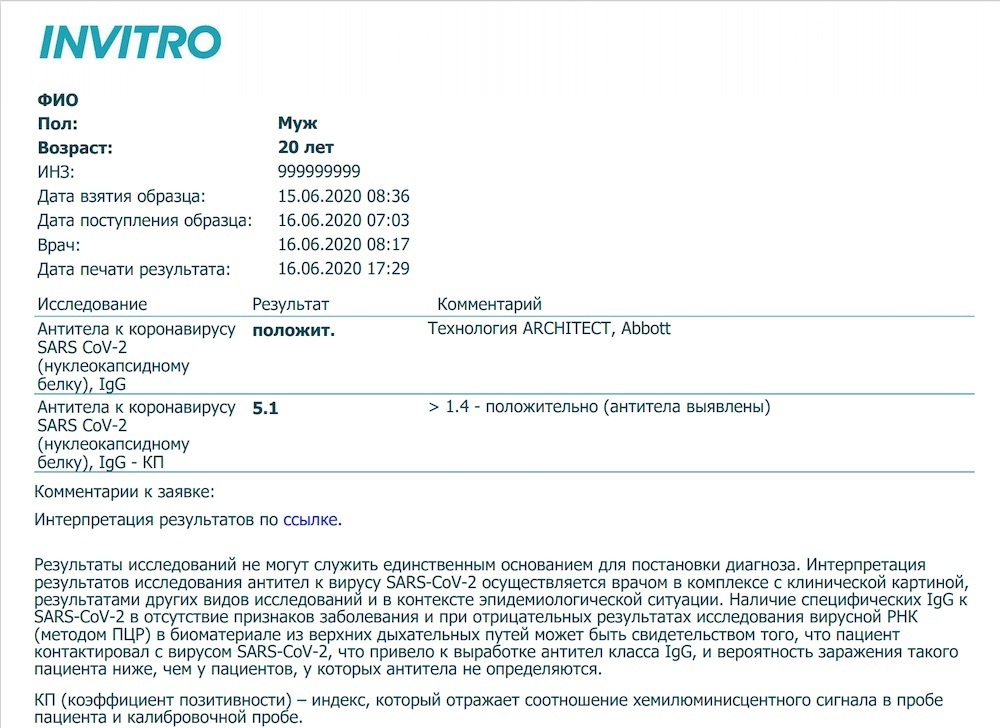
и видим, что там в примере трактовки анализа на антитела к COVID-19 указано, что анализ считается положительным при величине IgG большей, чем 1.4.
Есть небольшая разница, не так ли - для положительного результата IgG должен быть больше "1.4", или больше "10" ?
Смотрим теперь сайт лаборатории KDL :

Тут уже положительным считается любой результат с IgG большим чем 1,0.
Как-то так вот...
Я интереса ради написал во все три эти организации, чтобы уточнить в чем тут дело. Инвитро и KDL довольно оперативно и одинаково в общем-то ответили. Приведу ответ ребят из KDL :

То есть на самом деле, не может быть никакого общего ответа на вопросы приведенные мной в начале поста. Критические значения IgG, при которых анализ объявляется положительным, сильно зависят от конкретной используемой тест-системы.
Поэтому цифры значений IgG в отрыве от того, где и какой именно тест на антитела к коронавирусу вы сдавали - довольно малоинформативны.
Плюс, еще важный момент, вытекающий из этого факта - если вы мониторите ситуацию с антителами на протяжении какого-то длительного времени и сдаете анализы на регулярной основе - важно делать анализы в одной и той же лаборатории на одной и той же тест-системе. Иначе динамика количества антител не будет показательной.
С интерпретацией анализов на антитела IgM схожая ситуация, все тоже зависит от конкретной тест-системы. И даже более того, как мне с некоторой задержкой ответили в Департаменте здравоохранения Москвы - сначала в столице ориентировались на рекомендации Роспотребнадзора по критическому значению IgM в 1.0, и только пятого июня 2020-го подтверждение инфицирования COVID-19 стало фиксироваться при значении IgM в 2.0:

Алгоритм интерпретации результатов
Вкратце подытоживая, если у вас есть цифры значений антител IgM и IgG, то в первую очередь вам нужно сопоставить эти цифры с референсными значениями антител, указанными для тех тестов, которые вы сдавали, и определить какие из значений антител превышают референсные, и во вторую очередь - смотрите интерпретацию четырех возможных комбинаций результатов анализов на антитела, приведенную в начале статьи.
Расшифровка результатов анализа на антитела готова!
Update от 25.05.2021 г.
Весной 2021-го года в лаборатории Инвитро появилась новая тест-система количественного анализа на IgG антитела к коронавирусному спайк (S) белку на базе лабораторной системы ARCHITECT Abbott (США) с обновленной шкалой значений, в результате чего многие, сдававшие анализы на предыдущих тест-системах и получавших количественные значение антител там, скажем, 25 или 60, или там 200 - очень удивляются увидев, что в результатах нового анализа стоит цифра, скажем, 5000 Ед/мл.
На самом деле ничего принципиально не поменялось кроме самой шкалы, это, ну, если кто-то помнит - как было во время деноминации в 90-е, вчера у тебя была бумажка в 10 000 рублей на руках, а сегодня у тебя бумажка только в 10 рублей - но ценность бумажки несмотря на сокращение нулей совершенно не изменилась. Единственное - если при деноминации мы понимаем четко соотношение между старыми и новыми цифрами, то в случае разных тест-систем никаких четких соотношений у нас, увы, нет.
Update от 05.06.2021 г.
Важный момент: если вы планируете вакцинироваться в ближайшее время - проверьте на всякий случай какую именно вакцину вам хотят уколоть, т.к. к вакцине ЭпиВакКорона в отличие от Спутника (он же ГамКовидВак) появились очень серьезные вопросы - см. статью в "Новой газете".
Update от 15.06.2021 г.
Довольно часто в последнее время в комментариях спрашивают - нужно ли вакцинироваться переболевшим при наличии антител IgG к коронавирусу. Тут очень важно понимать, что практически все медики и ученые в один голос говорят, что наличие антител в принципе само по себе никоим образом не является противопоказанием к вакцинированию, но, конечно, сразу после болезни прививаться обычно не рекомендуют, и вот как раз по сроку, на который можно отложить вакцину после перенесенного заболевания - есть некоторые разночтения.
ВОЗ рекомендует вакцинацию для переболевших коронавирусом по истечении полугода с момента болезни вне зависимости от уровня антител. Американские Центры по контролю и профилактике заболеваний (CDC), тоже рекомендуют переболевшим отложить вакцинацию на некоторое время, но пока не говорят о точном сроке, отмечая как примерный ориентир - 3 месяца. Британская NHS считает, что прививаться можно уже аж через 28 дней после исчезновения симптомов.
Цитируя классиков - тут, в плане срока, получается, "каждый выбирает для себя". Лично мне кажется, что вполне разумным сроком для вакцинирования с целью усиления иммунитета является 5-6 месяцев с момента болезни. Не говоря уже о том, что на этот же срок ориентируется у нас в государстве - т.е. вам не будут грозить никакие ограничения.
Что важно - пока нет никаких четких данных о корреляции уровня антител и защиты от новых штаммов коронавируса, поэтому на вопросы вида: "У меня антитела на таком-то уровне - нужно ли мне прививаться?" - к большому сожалению у меня нет ответа. Рекомендую пока ориентироваться на:
а) наличие антител, в принципе,
б) время прошедшее с перенесенного COVID-19.
Алгоритм очень простой:
- если у вас антител нет - обязательно вакцинируемся если нет каких-то очень серьезных противопоказаний (растущая статистика смертности от коронавируса в июне как бы намекает, а вакцина даже если не всегда защищает от инфицирования - практически всегда защищает от тяжелого (!) течения),
- если у вас антитела есть и вы знаете когда болели - ждете 5-6 месяцев и вакцинируетесь,
- если у вас антитела есть и вы не знаете когда болели, т.е. болели бессимптомно, я бы рекомендовал тоже вакцинироваться в ближайшее время, т.к. далеко не факт, что новый штамм пройдет у вас так же безобидно.
Если появится какая-то новая информация по оптимальным срокам вакцинации после COVID-19, или по требуемому для защиты от коронавируса уровню антител - обязательно выложу в этот пост.
Update от 01.07.2021 г.
Коллеги из научно-популярного проекта N+1 опубликовали подробнейший материал об интерпретации различных анализов на антитела, рекомендую. Разбирается все от и до. Но итоговый вывод, увы, сильно не отличается от того, о чем я писал чуть выше - однозначная интерпретация пока все еще не возможна.
Переживаете из-за возможных осложнений от коронавируса у себя или близких? Простой, но информативный способ понять, что с функцией легких все в порядке (или наоборот, не совсем) - это пульсоксиметр, медицинский прибор, определяющий уровень насыщения крови кислородом.
Выбираете любой в ближайшей аптеке, если в аптеках разобрали, всегда есть Яндекс. Маркет. Только ищите именно пульсоксиметр, не пульсометр! Пользоваться им очень просто - вставляете в него любой палец, ждете секунд 10, видите цифры пульса и насыщения крови кислородом (%SpO2). Если последний показатель выше 94-95 - то у вас все отлично в плане функции легких, они функционируют на должном уровне! Если стабильно меньше 94 - это уже довольно опасные значения, и тут уже стоит задуматься о консультации с врачом.
Если у вас остались какие-то вопросы или замечания по статье - напишите, пожалуйста, в комментариях!



Одни предположительно, а точно когда прививаться?
это статья для кого? для медиков?
Для оценки "коммерческих результатов тестов"
Всегда интересно ваше мнение, но не увидел, а жаль
Взаимно
Много достоверной информации. Но: уже 2 года тому назад, моя жена , сама врач, чем-то болела 2-3 дня, помог инголятор, купленный без всяких рецептов в Тунисе и подбирала инголятор по действующему веществу) .По возвращении, как и у всех врачей взяли анализ на антитела (в гос, а не коммерческой организации) оказалось 18, спустя год пошли вместе сдавать ото же тест: у неё 14, у меня -9. Это к вопросу о "потере анитител" за 3-6 месяцев.
Публикация очень интересная, но не являясь специалистом в данной области, просто скажу СПАСИБО, за интересную и вполне достоверную информацию
После перенесенного Ковит-19 антитела сохраняются в течении 1 года на уровне 18 ед.
Есть противопоказания - аутоиммунная реакция на перенесенную инфекцию.
Вопрос - нужно ли прививаться, если организм резко реагирует на инфекцию и возникло аутоиммунное заболевание?!