Натренированные маленькие убийцы. Или как бактерии становятся супербактериями (Часть 2).

Это продолжение публикации про супербактерии и ту опасность для человечества, которую они в себе таят. Начало в предыдущей - 1 части.
Врагу не сдётся наш гордый микроб.
Человечество в войне с бактериями нанесло им казалось бы сокрушительный удар. Стало быть бактерии побеждены, homo sapiens верховодит и в микромире. Всё оказалось не так. Бактерии нанесли ответный удар, тактически отступили, заняли оборону с парированием атак на них и принялись вновь контратаковать по ряду направлений.
Чрезмерное применение антибиотиков привело к формированию устойчивости к ним у бактерий и патогенных микроорганизмов вроде грибков и протозойных инфекций. Это стало причиной возникновения так называемых супербактерий. На самом деле антибиотики убивают не все бактерии, а большую их часть в колонии. Выжившие особи буквально учатся жить в новых реалиях, они вырабатывают резистентность к антибиотикам, благодаря мутациям. В ходе размножения это достижение передаётся по наследству новым особям через геном. Со временем выживает большее число особей в колонии при воздействии на них того же препарата, что и ранее. Так и получаются супербактерии.
Первые супербактерии были обнаружены в конце 40-х годов XX века вскоре после появления в клинической практике первого антибиотика. Тогда были
выявлены первые штаммы стафилококков, которые характеризовались нечувствительностью к бензилпенициллину. Тогда этому не придали особого внимания, т.к. проблема решилась быстро в результате появления в клинической практике новых антибиотиков: макролидов, аминогликозидов, тетрациклинов, хлорамфеникола. Уже в конце 50-х годов появились первые цефалоспорины. Фармгиганты отреагировали на новую проблему оперативно. Правда их целью было извлечение прибыли. Разработка препаратов для большой фармы - это залог её существования. Устойчивые к антибиотикам штаммы не получили в тот период истории широкого распространения, а фармпромышленность успешно решила задачу преодоления устойчивости путём разработки новых групп и классов антибактериальных препаратов.
В 60-е годы в клинике к арсеналу средств против микробов добавились: ванкомицин, полусинтетические пенициллины, цефалоспорины I поколения,
нефторированные хинолоны; в 70-е годы – цефалоспорины II и III поколе ния, линкозамиды, новое поколение сульфаниламидов, рифампицин, нитроимидазолы; в 80-е годы – ингибиторзащищенные пенициллины, фторхинолоны; в 90-е годы – цефалоспорины IV поколения, карбапенемы, оксазолидиноны.
Таким образом, антибиотикорезистентность в XX веке существовала и развивалась, правда серьёзно не осложняла лечение инфекционных заболеваний. С одной стороны, она имела скорее локальный характер и маленькие темпы распространения. Сдругой стороны в арсенале врачей имелось достаточное количество альтернативных антибиотиков, к которым устойчивости не было. Фармгиганты проводили новые исследования и выдавали на гора новые препараты.
Процесс по данным CDC (США) выглядел как-то так.
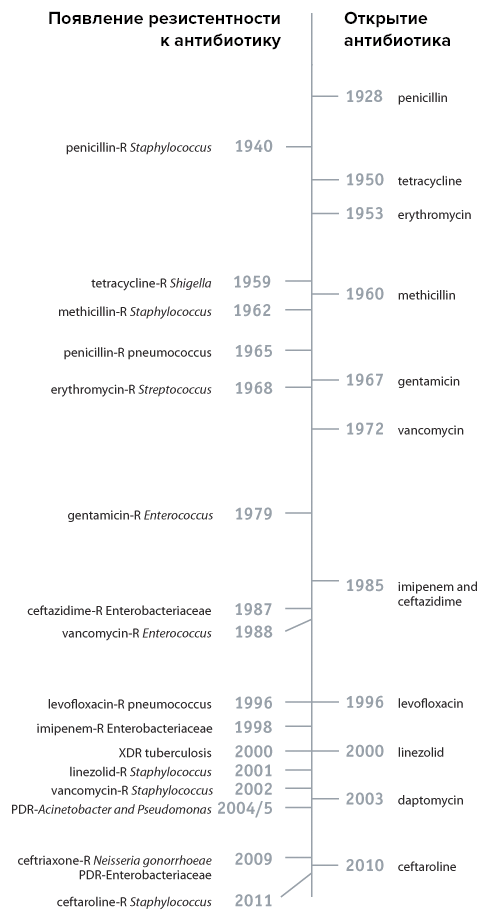
Первый тревожный звонок для врачей всего мира прозвучал в начале 90-х годов в США, когда во многих отделениях реанимации и интенсивной терапии
стали регистрироваться первые супермикробы. Это были энтерококки, устойчивые к ванкомицину, а также практически ко всем другим известным
антибиотикам. Тогда это во многих странах не воспринималось всерьёз. В России к такой новости отнеслись бы как к материалу достойному публикации разве что в жёлтой прессе. Однако медицина столкнулась с проблемой панрезистентных микробов, а в среде врачей и провизоров заговорили о приближении постантибиотической эры, так как эффективных антибиотиков для лечения такого рода инфекций, вызванных принципиально новыми энтерококками, тогда просто не существовало.
Новость дошла до ВОЗ. Поначалу ВОЗ рекомендовала сократить применение антибиотиков и начать вести контроль за их медицинским применением. В ряде стран стали вводить рецептурный порядок применения антибиотиков. Всерьёз кричать "полундра!" ВОЗ начала в 1999 году когда проблема антибиотикорезистентности стала принимать гораздо более острый характер, чем изначально предполагалось.
В ЕС антибиотики для стимулирования роста сельхозптицы и скота были запрещены на всей территории в 2006 году, 40 стран по всему миру всё ещё используют антибиотики для стимулирования роста.
До России всё шло долго феноменально долго, буквально как до утки на пятые сутки. Лишь в 2023 году Президент России Владимир Путин подписал закон, который запрещает добавлять антимикробные препараты в корма без рецепта от ветеринарного врача или или специального требования надзорного органа, а также без лицензии на фармацевтическую деятельность. Закон вступил в силу с 1 марта 2023 года.
В прочем не только до России информация шла долго, но и до "оплота демократии" тоже не сразу дошло, а ведь у них впервые была обнаружена суперзараза. В США с 11 июня 2023 года запрещён отпуск без рецепта любых противомикробных препаратов, используемых для лечения сельскохозяйственных или домашних животных. Теперь лечение такими препаратами будет вестись только при наличии рецепта от лицензированного ветеринарного врача.
В Китае власти стали шевелиться куда пораньше. Так по данным издания China Daily, к 2020 году власти КНР намерены добиться сокращения использования антибиотиков в животноводстве и птицеводстве. Антибиотики, используемые при лечении людей, а так же препараты, способные стать причиной устойчивости, будут постепенно запрещены в Китае, согласно Национальному плану по контролю за лекарственной устойчивостью в области препаратов для животных.
Чем чревато.
Кризис устойчивости к противомикробным препаратам распространяется как на медицину, так и на ветеринарию. А ещё он распространяется и на пищевую промышленность тоже, особенно на животных, производящих продукты питания. В условиях постоянно растущего населения существует растущий спрос на продукты питания. Спрос порождает необходимость повышения производительности во многих секторах сельского хозяйства, включая производство мяса как источника белка, а так же молока и его производных. Антибиотики, скармливаемые домашнему скоту в качестве добавок-стимуляторов роста и профилактической меры для снижения вероятности инфекций, уже приводят к попаданию устойчивых штаммов бактерий в пищу, которую едят люди.
Это постепенно вызывает потенциально смертельную передачу заболевания. Данные, по таким случаям пока что ограничены и противоречивы, а вероятность растёт. Консультативная группа ВОЗ по комплексному надзору за устойчивостью к противомикробным препаратам настоятельно рекомендовала сократить использование важных с медицинской точки зрения противомикробных препаратов у скота. Кроме того, Консультативная группа призвала к тому, что такие препараты должны быть категорически запрещены как для стимулирования роста, так и для профилактики заболеваний у животных, производящих продукты питания. В противном случае есть риск лишиться безопасной не только пресной воды, но и еды.
Если вернуться к медицинской теме, то супербактерии не сулят чего-то хорошего человечеству. Есть риск умереть от той болезни, которая ещё вчера и позавчера лечилась в два счёта, а пациент становился здоровым за короткое время. Это будет та же самая болезнь, с тем же возбудителем, но другим его штаммом. Умереть можно будет, как и в средние века, просто слегка поранившись чем-то. Далее будут ждать нагноение и гангрена. Тогда людей губило незнание о микроорганизмах и их патогенных свойствах, теперь будет губить отсутствие средства в арсенале врачей против патогенов.
Последняя линия обороны человечества.
Антибиотикорезистентность - новая проблема человечества, которая с каждым днём становится острее. Некоторые штаммы бактерий к 20 м годам XXI века выработали феноменальную устойчивость практически ко всем существующим антибиотикам. Врачам приходится порой завышать дозировки препаратов, что может нести вред организму в силу гепатотоксичности, нефротоксичности, ототоксичности. Получается балансирование на краю пропасти вместо привычной терапии. Перед врачами стоит колоссальная задача по лечению пациента от инфекционной болезни и сохранение нормального функционала его организма, чтобы не получилось так, что одно лечится, другое калечится.
Но всё же есть те препараты, которые могут быть эффективны в самых сложных случаях, когда все остальные антимикробные средства уже бессильны. Это - антибиотики резерва или резервные антибиотики как их ещё называют. По сути они - последняя линия обороны человечества в войне с патогенами.
Всемирная организация здравоохранения (ВОЗ) составила перечень антибиотиков, разделив их на 3 категории. В каждой кагегории есть группа антибиотиков в зависимости от приоритетности применения.
29 препаратов попали в категорию широкого использования - это средства применяемые в первую очередь при самых разных инфекционных болезнях.
В группу наблюдения были включены антибактериальные препараты, в отношении которых существуют опасения как по поводу их токсичности, так и в разрезе возможной антибиотикорезистентности. Эти средства рекомендованы в качестве первой и второй линии терапии по конкретным показаниям. Именно к этой категории отнесены макролиды (в том числе, очень широко применяющийся во время пандемии азитромицин), фторхинолоны, карбапенемы и гликопептиды.
И, наконец, в третью категорию попали антибиотики резерва, которые рассматриваются как крайний вариант для проведения терапии. Они должны быть доступны при необходимости, но их назначение возможно только в очень специфических клинических случаях, когда альтернативные средства потерпели фиаско или не могут быть использованы, например, при жизнеугрожающих инфекциях, вызванных бактериями со множественной лекарственной устойчивостью. Чтобы антибиотики резервной группы сохранили эффективность, они должны быть защищены, как национальными, так и международными программами здравоохранения, от широкого их использования. Их применение должно сопровождаться мониторингом и отчётностью.
Туманное будущее.
За последние 20 лет многие большие фармкомпании такие как Pfizer, Eli Lilly and Company и Bristol-Myers Squibb, Bayer сократили число разработок или вообще закрыли некоторые исследовательские проекты по созданию новых антибиотиков. Всё потому, что стало сложнее искать новые вещества, ведь которые было легко найти, уже нашли, синтезировали, внедрили, использовали. Сложность поиска новых веществ дополнительно усложняется бюрократией на уровне национальных правительств стран, куда можно поставлять продукцию, а так же для новых исследований требуются куда большие деньги, нежели ранее. Эти проблемы умножаются на политические распри между странами. Получается жуткое уравнение в итоге.
Кроме вышеизложенного есть и другие - более востребованные и более прибыльные области деятельности для фармгигантов такие как создание лекарств для лечения онкологических заболеваний или депрессии.
Тем не менее, время от времени то один, то другой коллектив учёных или компания сообщают, что они открыли тот самый новый антибиотик, который уж точно победит все, все, все бактерии. Ну, как варианты некоторые бактерии, или на худой конец определённый штамм. Их открытия в конечном счёте спасут весь мир. После громкого заявления, как правило не происходит чего-то большего, чем то самое громкое заявление. Такие высказывания вызывают у народа только сомнения и рост упаднических настроений.
Вещество может быть и открыто, только вот помимо тестирования нового антибиотика на бактериях в чашке Петри (in vitro), нужно провести испытания предполагаемого вещества на животных (in vivo), а затем переходить к клиническим испытаниям на людях. Это занимает много времени, предполагает громадные затраты, наталкивается на бюрократию. Поэтому нередко на одной из этих фаз открытие "чудо антибиотика" сменяется закрытием проекта. Команда разбегается, всем спасибо, все свободны, занавес.
Для того чтобы найти новые антибиотики, применяют различные методы: как классической микробиологии, так и более новые — сравнительной геномики, молекулярной генетики, комбинаторной химии, структурной биологии. Это объективно повышает денежную стоимость и временные затраты исследований, т.к. процесс становится более наукоёмким, чем ранее.
Кто-то предлагает отойти от традиционных методов терапии и обратиться к старым знаниям. Так в одной из книг Британской библиотеки учёные нашли рецепт бальзама от глазных инфекций, и им стало интересно, на что он способен сейчас. Рецепт датировался X веком нашей эры. Решено было проверить как это средство работает. Учёные взяли именно те ингредиенты, которые были указаны в книге, смешали в нужных пропорциях и проверили на метициллинрезистентном золотистом стафилококке (MRSA). К удивлению исследователей, более 90% бактерий были убиты этим бальзамом. Но важно заметить, что такой эффект наблюдался только при совместном использовании всех ингредиентов. Но и этот старинный бальзам тоже не даст сколь угодно твёрдых гарантий, ведь бактерии могут выработать резистентность и к нему.
Заключение.
Бесконтрольное употребление антибиотиков буквально поставило человечество на грань жизни и смерти. Выработка новых решений по части контроля за употреблением антибиотиков наталкивается на национальные законодательства, нацональные особенности стран, встречает на своём пути новые и новые преграды. Исследования в области антибиотиков сильно затруднены по финансовым причинам и стали сильно трудоёмкими, наукоёмкими. Появление новых препаратов не гарантирует, не то что они попадут в гражданский оборот, а ещё и того, что они вообще будут как-то внедрены и начнут производиться.
Природные антибиотики так же не могут быть спасительной соломенкой для всего человечества. Действительно, порой антибиотики натурального происхождения работают не хуже синтетических, но их состав настолько сложен и зависит от многих факторов. Точной уверенности в каком-то определённом результате нет. Также, нельзя однозначно сказать без масштабных исследований, замедляется ли скорость выработки устойчивости к ним или нет.Тем не менее натуральные антибиотики не могут быть заменой основной терапии, но они могут служить как дополнение к ней и только под строгим контролем врачей.
За оборотом антибиотиков должен устанавливаться глобальный контроль, а сами они должны применяться только с назначения врача, под контролем врача и строго по имеющимся медицинским показаниям. В противном случае пасть может и последняя линия обороны. Тогда человечеству отступать будет некуда.


Индия. Точнее ее бедность. Вот что спасает мир от глобальной эпидемии.
Как только индийские туристы, подобно нынешним китайским начнут путешествовать по миру, миру придет конец.
В Индии антибиотики без рецепта. И огромное количество носителей суперзаразы
Это отчасти так. Как бы в других местах не вырастили своих монстров. Если индийцы расползутся по миру, то людям не сдобровать.
Природные антибиотики так же не могут быть спасительной соломинкой для всего человечества