Вакцины Covid: те, которые работают и другие в будущем
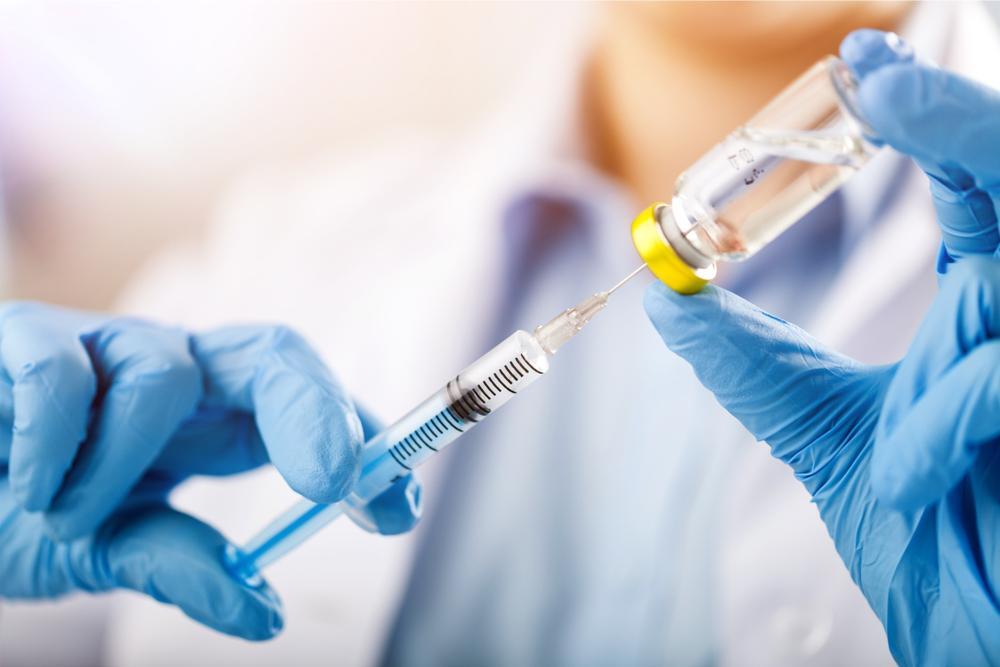
В борьбе с коронавирусом проводятся массовые кампании вакцинации.
Ряд вакцин, созданных совершенно по-разному, используется для уменьшения шансов людей заболеть, нуждаться в лечении в больнице или умереть.
И две новые вакцины только что показали свою эффективность в крупномасштабных клинических испытаниях.
Зачем нужна вакцина?
С момента первого появления вируса прошло больше года, однако подавляющее большинство людей все еще уязвимы для вируса.
Ограничения на нашу жизнь – единственное, что сдерживает вирус, поскольку они сокращают возможности его распространения.
Вакцины учат наш организм бороться с инфекцией и являются «стратегией выхода» из пандемии.
Большая тройка
Три лидера по вакцинам – это вакцины, разработанные компаниями Pfizer BioNTech Moderna и Oxford AstraZeneca. Оксфордская вакцина немного отличается, поскольку использует безвредный вирус для переноса того же генетического материала в организм. Это было одобрено в Великобритании и Европе.
Это самый простой из трех в использовании, поскольку его можно хранить в холодильнике, а не при очень низких температурах.
Оксфордская вакцина: как они сделали это так быстро?
Предполагается, что все они будут введены в виде двух доз, но Великобритания отдает приоритет тому, чтобы дать как можно большему количеству людей первую дозу и отложить вторую.
Два новых
Недавно были также представлены данные крупномасштабных испытаний двух новых вакцин.
Работа компаний Janssen и Novavax теперь будет проверена регулирующими органами в сфере лекарственных средств, прежде чем они смогут присоединиться к усилиям по вакцинации.
Вакцина Янссена использует ту же технику, что и Оксфордская, но, что особенно важно, вводится в виде одной инъекции, а не двух обычных. В сочетании с тем, что для хранения нужен только холодильник, и миллиард доз, запланированных в этом году, означает, что он может оказать значительное влияние на весь мир.
Novavax использует другой подход старой школы к вакцинам в организм вводятся белки вируса и химические вещества, которые активируют иммунную систему.
Что делает остальной мир?
Есть и другие заслуживающие внимания вакцины, даже если они не используются в Европе и США.
Вакцины Sinovac, CanSino и Sinopharm были разработаны учеными в Китае и подписаны соглашения с другими странами Азии и Южной Америки. Сообщается, что около миллиона человек в Китае получили инъекцию Sinopharm.
Что мы знаем о китайских вакцинах против коронавируса? Вакцина Sputnik V, разработанная российским исследовательским центром «Гамалея», опубликовала первые данные испытаний, в которых говорится, что она эффективна, и некоторые люди были иммунизированы.
Pfizer и Moderna разработали вакцины с РНК новый подход, который невероятно быстро разработать.
Они вводят крошечный фрагмент генетического кода вируса в организм, это начинает производить часть коронавируса, и тело создает защиту.
Они были одобрены для использования в Великобритании, Европе и США.
Все ли они одинаково эффективны?
Трудно сравнивать результаты одной компании с результатами другой, поскольку их испытания будут проводиться немного по-разному и в периоды пандемии.
Однако все основные вакцины, похоже, сильно влияют на ваши шансы на лечение в больнице или смерть от Covid.
Однако один из самых важных вопросов останавливают ли они распространение вируса остается неизвестным.
Понимание того, какой метод дает наилучшие результаты, будет изучено в испытаниях, в которых люди намеренно заражены вирусом..
Однако есть предупреждающий знак в данных от Janssen и Novavax, у которых есть первые "реальные" данные о новых вариантах.
Оба показали снижение их общей эффективности в Южной Африке, где распространяется новый и тревожный вариант.
Результаты по-прежнему были хорошими и явно лучше, чем отсутствие вакцины вообще, но они подчеркивают, что коронавирус является движущейся мишенью.
В будущем нам может потребоваться изменить вакцины, которые мы используем.
Кто первым получит вакцину?
Страны разрабатывают списки приоритетов для того, кто получит вакцину первым.
В Великобритании первыми в очереди были вакцинированы сотрудники NHS, жители и работники домов престарелых, а также люди старше 80 лет.
План состоит в том, чтобы воздействовать на самых пожилых и тех, кто клинически крайне уязвим, прежде чем переходить к остальной части населения.










Проголосуйте, чтобы увидеть результаты



Начало вакцинации положено, а дальше легче пойдёт.
Антипрививочники, конечно, ещё долго будут вопить на разные лады, но каждое государство найдёт, как с ними справиться.
вот только о самых пожилых и т.п. никто с самого начала и не вспоминал - у нас по крайней мере. Ограничение было до 60-ти. В ЕС же действительно начали с домов престарелых. И объяснений такой разницы в подходах не давалось.
Согласен.
Но Вы посмотрите, сколько пенсионеров было уверено, что никакого COWID-2018 не существует, и что это всё - выдумки проклятых империалистов.
А уж "чипирование через укол" - с пеной у рта доказывали, что это замыслы, чтобы следить за их походами от кровати до туалета.
Таких на вакцинацию не уговорить.
ну, если смотреть - то это совершенно разные вопросы. Один социальная политика "государства", а второй это доверие населения к этому государству. Рапзные вопросы, но в чем-то очень даже и взаимосвязанные. А печаль в том, что подобных вопросов вместе с подобными "недопониманиями" в РФ возникает все больше и больше - так что уже и непонятно, к чему такое непонимание может привести.
И самое печальное, что очень мало кто понимает, что необходимо что-то начинать РЕАЛЬНО делать а не заниматься только демагогией. Что относится не только к "нашей" опщественности, но и (и в первую очередь) ко всем "властям"
Журналистское расследование: Российский разработчик вакцины от коронавируса не смог внедрить ни одной векторной вакцины за 11 лет
www.rline.tv
11 августа 2020 18:00
Фото: Дмитрий Куракин/Пресс-служба Минздрава России/ТАСС
Издание «Фонтанка» провела журналистское расследование деятельности исследовательского центра имени Гамалеи — российского разработчика вакцины от коронавиурса, в результате которого выяснилось, что ни одна из четырех ранее разработанных вакцин на основе векторного метода не используется
Как выяснило издание, одна из первых попыток НИИ эпидемиологии и микробиологии имени почетного академика Н.Ф. Гамалеи разработать вакцину против гриппа векторным методом закончилось уголовным делом.
Первая вакцина не может пройти клинические испытания с 2015 года.
В 2009 году «Роснано» заключило договор на производство трех лекарственных препаратов, включая гриппозную вакцину «АдеВак-Флю». Заявку на финансирование проекта, оцененного в 1,6 миллиарда рублей, в «Роснано» подавал столичный НИИ эпидемиологии и микробиологии имени почетного академика Н.Ф. Гамалеи. Его руководитель Александр Гинцбург входил в состав научно-технического совета корпорации.
По данным «Фонтанки», стороной договора была выбрана малоизвестная компания «НТФарма», а НИИ Гамалеи сохранил роль соисполнителя и куратора научной программы. Научным руководителем «НТФармы» стал Борис Народицкий — правая рука Александра Гинцбурга.
Через 11 лет, в январе 2020 года, проект завершился приговором Хорошевского районного суда Москвы о хищении более 400 миллионов рублей у корпорации «Роснано». Корпорации от проекта достались фундамент фармпредприятия под Ярославлем и не прошедшие регистрацию препараты. Вакцина «АдеВак-Флю» с 2015 года проходит клинические исследования и до сих пор не зарегистрирована.
Векторный метод
В начале 2000-х годов ученые во всем мире экспериментировали с аденовирусами. Они вызывают у человека легкие респираторные заболевания. Из аденовируса удаляются гены, отвечающие за размножение. Таким образом, он становится просто транспортом, или вектором. Вместо удаленных генов вшивается белок другого вируса. При инъекции в организм аденовирус доставляет белок в клетки человека, который должен отреагировать иммунным ответом.
Векторный метод стал основным для разработок НИИ им. Гамалеи.
Вторая попытка создать антигриппозную вакцину
Вторую попытку создать антигриппозную вакцину на основе векторного метода ученые НИИ им. Гамалеи предприняли в середине 2010 годов. Из расследования следует, что препарат «ГамФлюВак» так и не вышел на отечественный и мировой рынок. У Минздрава пока нет оснований считать его безопасным, вакцину он не регистрирует. Клинические исследования проводятся уже два года.
Их, по двум контрактам с институтом им. Гамалеи на 45 миллионов рублей, проводит военный госпиталь им. Бурденко. Ориентировочное завершение исследований — конец 2020-го.
Вакцина против Эболы
Третью попытку разработать вакцину на основе векторного метода институт им. Гамалеи предпринял в 2014 году, когда в Африке разразилась эпидемия Эболы.
В феврале 2016 года Владимир Путин заявил о регистрации российского препарата от вируса Эболы. Как пишет «Фонатанка, это сообщение наделало много шума. Так как до этого никто не мог разработать вакцину.
Министр здравоохранения Вероника Скворцова презентовала в Женеве два типа субстанции от ученых Гамалеи — «ГамЭвак» и «ГамЭвак-Комбо».
По данным издания, документы о проведенных клинических испытаниях в ВОЗ так и не поступили. Препараты от Гамалеи не допустили до вакцинации населения во время новых вспышек в Африке. Они до сих проходят международные клинические испытания без видимой надежды на признание. Их судьба печально отличается от одобренной в 2019 году вакцины rVSV-ZEBOV, в испытании которой участвовали почти 12 тысяч человек, а результаты опубликованы в престижном журнале The Lancet.
Российскую вакцину на стадии постклинических исследований вкололи 2 тысячам гвинейских добровольцев, а академику Гинцбургу вручили «Орден за заслуги» Гвинейской Республики за выдающийся вклад в борьбу с эпидемией. В 2017 году институт им. Гамалеи добился публикации своего исследования в весьма скромном медицинском журнале «Человеческие вакцины и иммунотерапия» (Human Vaccines and Immunotherapeutics). Он не входит в топ-50 профильных изданий. Его наукометрический «фактор воздействия» (индекс цитируемости) составляет 2,850. Для сравнения, у The Lancet — 43,380.
Вакцину от Эболы ученые института им. Гамалеи создавали по тому же векторному методу. В качестве транспорта использовали аденовирус 5-го серотипа (AD5), а груза — рекомбинантный вирус везикулярного стоматита (VSV), экспрессирующего в организме белок вируса Эбола. Ведущий научный сотрудник института им. Гамалеи Денис Логунов рассказывал прессе, что вакцина показала хорошую переносимость.
Отказ ведущих научных изданий публиковать исследование Гамалеи связывают с его несоответствием международным правилам и стандартам. Без их соблюдения данные не могут быть признаны достоверными.
Вакцины от Эболы Минздрав зарегистрировал 28 декабря 2015 года. В реестре разрешений на клинические исследования, которые должны проводиться до регистрации препарата, записи отсутствовали, отмечала в годовом докладе российская Ассоциация организаций клинических исследований (АОКИ). Эти разрешения появились позже, внесенные, видимо, задним числом под порядковыми номерами совсем других исследований. Кроме того, отсутствовали за 2015 год решения Совета по этике Минздрава, без которых препараты не допускают до исследований.
«Мы отправляли запросы в министерство, но они остались без ответа», — уточнила «Фонтанке» исполнительный директор АОКИ Светлана Завидова.
Четвертая попытка. Вакцина против ближневосточного респираторного синдрома
Четвертой попыткой ученых Гамалеи не просто создать что-то векторное, но и внедрить в фармацевтику, стала работа над вакциной против ближневосточного респираторного синдрома (БВРС-КоВ, или MERS-cov).
Это заболевание тоже вызвано новым коронавирусом. Его впервые диагностировали в 2012 году в Саудовской Аравии, и с тех пор в 27 странах, в том числе европейских, зарегистрировали около 2 500 случаев заражения. По данным ВОЗ, смертность составляет 35%. Основным резервуарным хозяином для БВРС-КоВ считается одногорбый верблюд, которому коронавирус достался в отдаленном прошлом от летучих мышей.
В майском интервью Первому каналу директор института им. Гамалеи Александр Гинцбург заявил, что вакцина против MERS-cov — ближайшего родственника COVID-19 — в его учреждении создана полтора года назад.
По данным «Фонтанки», Всемирная организация здравоохранения в 2020 году констатировала: «В настоящее время не существует ни специфического лекарственного средства, ни вакцины от этой болезни».
В 2020 году в российском журнале «Иммунология» под авторством Гинцбурга, его подчиненных, сотрудников Сеченовского университета и 48-го ЦНИИ Минобороны вышла девятистраничная публикация о формировании протективного иммунного ответа к коронавирусу БВРС-КоВ у грызунов и приматов. Испытания показали 100-процентную защиту животных от летальной инфекции при их вакцинации.
Из статьи следует, что вакцина против БВРС-КоВ имеет идентичную структуру, что и вакцина против COVID-19. В нее входят рекомбинантные частицы на основе аденовируса человека серотипов 26 (rAd26) и 5 (rAd5), несущие белок вируса БВРС.
Как пишет издание, клинически доказанного эффекта вакцины Гамалеи нет. Пока даже нет результатов испытаний на человеке. По данным Минздрава, разрешение на клиническое исследование вакцины против БВРС-КоВ выдано институту им. Гамалеи в сентябре 2019 года. Учреждение заключило контракт с петербургской компанией «Экселлена» на 20 миллионов рублей. Испытание должно завершиться до конца 2020 года. В нем участвуют 276 добровольцев, 50 из которых составляют контрольную группу наблюдения. Им ввели препарат сравнения — плацебо. Период наблюдения за добровольцами составляет 180 дней.
Минздравом вакцина не зарегистрирована, мировому научному сообществу она тем более неизвестна.
Пятая попытка. Вакцина против коронавируса
Государственное задание на создание вакцины против COVID-19 Минздрав выдал институту им. Гамалеи 20 апреля 2020 года. Через месяц Александр Гинцбург заявил о готовности препарата и сообщил, что он испытан на сотрудниках. Денис Логунов в интервью «Медузе» рассказал о двухнедельном сроке создания и подтвердил, что вакцина «Гам-Ковид-Вак» — это копипаст вакцины «БВРС-ГамВак» против ближневосточного респираторного синдрома. Отличаются они только «грузом» — видом белка вируса.
Александр Гинцбург тоже неустанно повторяет, что ковидная вакцина — плод работы института над предыдущими препаратами. Об этом он заявил, в том числе, на апрельском совещании у Владимира Путина, а заодно попросил 1,5 миллиарда для розлива вакцины на площадях института им. Гамалеи.
Но как следует из расследования, у института Гамалеи есть единственная внедренная в жизнь наработка — вакцина БЦЖ. Она не векторная.
Нарушения при разработке вакцины
Как пишет издание, то, что Гинцбург испытал препарат на своих сотрудниках, противоречит федеральному закону — без разрешения Минздрава тесты на человеке проводить нельзя. Его выдали только 16 июня. Это также выходит за рамки Хельсинкской декларации Всемирной медицинской ассоциации, соблюдение условий которой прописано в протоколе исследования. Под защиту декларации попадают и военнослужащие — они есть среди добровольцев, на которых испытывают вакцину.
Медики, военные относятся к уязвимым субъектам исследования, так как стоящие выше в служебной иерархии лица могут оказать на них влияние. Участие уязвимых групп оправдано только в том случае, если исследование имеет отношение к потребностям и приоритетам оказания медицинской помощи именно данной категории лиц и не может быть проведено с участием лиц, не относящихся к уязвимой группе.
Как проходили клинические исследования вакцины против коронавируса
Классическое клиническое исследование состоит из трех фаз. Иногда первую и вторую совмещают, проверяя одновременно безопасность и дозировку. Третья фаза представляет масштабное — как правило, с участием тысяч человек — исследование эффективности. После этого спонсор (разработчик) может подавать в Минздрав заявку на регистрацию препарата.
Для испытания ковидных вакцин в фазах 1-2 институт им. Гамалеи выбрал давних знакомых. Добровольцев наблюдали в 7-м филиале госпиталя им. Бурденко (больница войск РХБЗ) и Сеченовском университете. Александр Гинцбург с 2000 года заведует в вузе кафедрой инфектологии и вирусологии, его подчиненные — в том числе Борис Народицкий и Денис Логунов — преподают.
При испытаниях препаратов должны быть «процессуально» независимые лица. Их называют главными исследователями. В Сеченовском университете это врач-инфекционист, доцент, кандидат меднаук Лола Морозова. Она не ответила на письмо «Фонтанки». В 7-м филиале госпиталя им. Бурденко роль главного исследователя исполняла доцент Ирина Гагарина. На интернет-платформе ClinLine (объединяет исследователей, пациентов и разработчиков) указано, что Ирина Викторовна имеет однолетний стаж клинических исследований, количество проведенных испытаний в качестве главного лица — три. Контактов Ирины Гагариной обнаружить не удалось.
Анализ результатов исследования проводила «независимая» организация
Главную роль в анализе результатов, полученных при клиническом испытании, играет тоже формально независимая организация. Она проводит итоговую научно-исследовательскую работу (НИР), проверяя препарат на безопасность, переносимость и иммуногенность.
Договор на НИР стоимостью 16 миллионов рублей институт им. Гамалеи заключил с петербургской «Экселленой», которая также исследует вакцину против БВРС. Первый промежуточный отчет по условиям договора датирован 27 июня, второй — 30 июля. Финальный отчет для предоставления Минздраву — 1 сентября. Договор действует до 30 ноября 2020-го, но еще в течение 180 дней «Экселлена» должна наблюдать за добровольцами и фиксировать осложнения.
«Экселлена» упоминается пять раз в реестре разрешений Минздрава на проведение клинических исследований. Все они связаны с проверкой дженериков на эквивалентность оригинальным препаратам. Начало трех исследований датировано летом 2020 года. Опрошенные «Фонтанкой» представители организаций, специализирующихся на клинических исследованиях, не смогли вспомнить «Экселлену».
«Это точно не активный игрок, предыдущая деятельность не выглядит серьезно», — сказал один из собеседников.
Институт им. Гамалеи — единственная организация, которая снабжает «Экселлену» госконтрактами.
Эффективность вакцины неизвестна
11 августа главный внештатный эпидемиолог Минздрава РФ Николай Брико заявил РИА «Новости», что не видит оснований «ставить препоны» для регистрации вакцины от коронавируса, разработанной в Центре имени Гамалеи.
Так Брико ответил на предложение Ассоциации организаций клинических исследований, попросившей Минздрав отложить регистрацию вакцины, поскольку она не прошла испытания с участием тысяч человек.
Николай Брико заявил, что вакцина Центра им. Гамалеи «не возникла на пустом месте», поскольку Центр работает в этом направлении более 10 лет, разрабатывая вакцины против лихорадки Эбола и MERS. «При создании вакцины от COVID-19 использована такая же технология, на основе аденовируса, поэтому в данном случае это не подлежит какому-то пересмотру, отсроченности, потому что технология уже отработана», — сказал эпидемиолог.
Брико считает, что в условиях пандемии COVID-19 допускаются ускоренные сроки регистрации вакцины. «Она (вакцина) показала свою безопасность, дальнейшая эффективность будет изучаться», — сказал Брико.
Комментарии 7
Svetlana 14.08.2020 в 13:26
Здравствуйте! Мне очень понравилась статья! Огромное вам спасибо за нее! Просто восхищаюсь тем расследованием, которая провело издание Фонтанка. Очень смелая статья и очень грамотно написана. Я вирусолог с большим стажем, специалист по респираторным вирусам, в том числе коронавирусу, доктор медицинских наук. Мне приходилось работать с институтом им. Гамалеи. Я не очень высокого мнения об этом НИИ. Эту статью надо размножить по Интернету. Надо, чтобы большее количество людей смогло ее прочитать. Ведь люди не знают вирусологию и как создаются вакцины, им и не надо знать. Многие просто верят в то, что пишут и говорят о вакцине. Но мы-то, вирусологи, знаем и видим, что это за вакцина. Мне с моей лабораторией приходилось заниматься внедрением биопрепаратов в практику здравоохранения, и я знаю, как это делается, какой это сложнейший и длительный путь. Самое главное для вакцины, чтобы она ни при каких условиях не смогла бы вызвать заболевание, против которого она создана, чтобы вакцина была безопасной для человека и уже потом - чтобы способствовала формированию клеточного и гуморального иммунитета к вирусу. Аденовирусы, на основании которых институт им. Гамалеи создает свои вакцины, относится сразу к двум группам вирусов - 1) группе респираторных вирусов и 2)группе вирусов, вызывающим рак. Лично меня это также настораживает. Мы давно отошли от вакцин против постоянно меняющихся респираторных вирусов и использовали совершенно новые подходы к этой проблеме. Но наше направление было закрыто, потому что производство и продажа все новых и новых вакцин - дело очень прибыльное. И хватает людей, для которых важны именно деньги, а не здоровье и жизнь. С большим удовольствием прочитала вашу прекрасную статью, потому что все, что вы пишете - правда. С уважением Светлана Протасова, вирусолог доктор медицинских наук.
Вакцины: путь от изобретения до применения
Производство вакцин – многоступенчатый, длительный процесс, который требует участия тысяч человек и серьезных материальных вложений. Его стандарт был разработан в середине XX века. На сегодняшний день в мире зарегистрировано около 100 вакцин, и ученые накопили достаточно опыта, чтобы быстро отреагировать и разработать новый препарат в случае критической ситуации.
С чего все начинается
Вакцины не разрабатываются просто так, по чьему-либо желанию. Процесс инициируется, когда инфекция приобретает угрожающий характер (эпидемии или пандемии), особенно всемирного масштаба. Огромное количество накопленных статистических данных служит толчком к поиску нового препарата.
В разработке принимают участие ученые разных направлений – вирусологи, биологи, иммунологи, бактериологи и другие. И на первом этапе им необходимо не только выявить возбудителя и «опознать» его, но и тщательно изучить особенности жизнедеятельности, генетического материала, антигенов. Более того, перед исследователями стоит задача понять, как организм отвечает на проникновение микроба, какие иммунные механизмы задействованы.
Изучение свойств патогена происходит как в условиях лаборатории (с привлечением животных или in vitro), так и путем непосредственного наблюдения за инфицированными людьми.
in vitro – это технология выполнения опытов «в пробирке», т.е. вне живого организма.
Пробирки.jpg
В процессе принимают участие одновременно несколько групп ученых, каждая из которых имеет свои задачи и методы. Таким образом, инфекционного возбудителя исследуют с максимального числа сторон.
Здесь же формируются гипотезы, каким может быть будущий препарат, – живой, инактивированный, синтетический. Важными моментами являются, например:
как будет происходить оценка иммунного ответа;
какие антигены возбудителя нужно взять;
какая питательная среда потребуется для выращивания микроорганизма;
сколько антигена надо, чтобы стимулировать формирование иммунитета у людей разных возрастов;
сколько дозировок нужно и с какой периодичностью введения, и так далее.
НА ЗАМЕТКУ! Антиген – часть инфекционного возбудителя, к которому иммунная система вырабатывает защитные антитела. Для разных антигенов (даже одного микроба) нужны разные антитела.
То есть, на этапе разработки вакцин ученые сталкиваются с огромным количеством вопросов, выдвигают и проверяют десятки и сотни гипотез, при необходимости меняют концепцию. Понятно, что в экстренных случаях такая работа ведется непрерывно, круглосуточно, и в ней задействовано в несколько раз больше исследований, чем в штатном режиме.
НА ЗАМЕТКУ! Возникает вопрос: почему бы тогда не создать одну вакцину, например, от гриппа, и делать прививку каждый год, не вспоминая об этом заболевании? Дело в том, что вирус гриппа постоянно мутирует, свойства антигенов изменяются, и ученым приходится ежегодно создавать новые препараты. Но это не значит, что новую вакцину делают «наугад». ВОЗ располагает сетью специализированных центров, в которых происходит сбор данных о вспышках гриппа по всему миру. Ученые непрерывно анализируют штаммы, выявляют новые разновидности, проводят антигенные исследования. То есть, состав будущего препарата обоснован конкретными фактами. Более подробно о вакцине от гриппа можно почитать в нашей статье: «Вековая война с гриппом: про вакцины от начала до наших дней». К слову, другая ситуация с ВИЧ. Мутации этого вируса происходят в несколько раз чаще, чем гриппа. «Уловить» изменения на данный момент исследователи не могут, поэтому вакцины от него нет.
Этапы.jpg
Доклинический этап
Когда базовые исследования закончены, и прототип препарата готов, начинается доклинический этап. Испытания проводятся на животных, параллельно отрабатывается технология производства вакцины.
Среди важных моментов доклинических испытаний можно отметить следующие:
происходит оценка возможности вакцины формировать иммунитет;
выявляется токсичность препарата для живого организма;
определяется минимальная, оптимальная и максимально допустимая дозировка;
исследуется воздействие на плод (вероятность развития аномалий и прочее);
оценивается способность препарата влиять на образование и/или рост опухолей;
оцениваются аллергизирующие свойства и так далее.
В процессе тестирования животным вводят вакцину в различных концентрациях и в разных состояниях организма, наблюдая и фиксируя при этом малейшие изменения. Нужно отметить, что большая часть вакцин не проходит доклинические испытания, так как не приводит к цели – иммунный ответ на введение отсутствует.
НА ЗАМЕТКУ! Для проведения доклинических исследований, как правило, берут два вида животных. Чаще всего, это – мыши и приматы. Идеальный вариант – когда в тестировании принимают участие от трех и более видов. Это дает возможность подобрать оптимально подходящую дозировку и обеспечить полную безопасность препарата.
Если доклинические испытания прошли успешно, для дальнейших испытаний нужно получить разрешение в специализированных органах. Авторы подают заявку, в которой подробно описываются проведенные исследования и тесты, обосновывается необходимость применения препарата и другие моменты. В ответ получают либо отказ, либо разрешение. При положительном решении разработка вакцины переходит в клинический этап.
ЭТО ИНТЕРЕСНО! Своеобразные «прививки» от оспы делали в Китае в 15 веке. У больного человека брали струпья, растирали в порошок и давали вдыхать здоровому. Среди других вариантов «вакцинации» – надетое на здорового человека белье инфицированного или вкладывание в ноздри ватного тампона, пропитанного гнойным содержимым язв. Какими бы варварскими не казались нам эти методы сейчас, в то время они реально помогали!
Клинический этап разработки
Этот этап предполагает непосредственное участие в испытаниях людей-добровольцев. Неважно, для какого возраста разрабатывается вакцина, ее действие изучают только на здоровых взрослых людях. Клинические исследования проводятся в три фазы. Процесс разделен на стадии, что позволяет контролировать тестирование препарата, постепенно увеличивая количество людей. Это значительно снижает риски: всё что будет тестироваться массово, уже прошло испытания в узких кругах. И, конечно, такой подход позволяет прекратить тестирование на любом этапе в случае обнаружения нежелательных явлений. Именно поэтому каждая фаза имеет огромную значимость и свои цели.
Первая фаза
Проводится на совсем небольшом количестве людей (десятки людей). Её цель – подтверждение первичной безопасности для людей в принципе. Происходит исследование вакцины в действии. Ученые обращают внимание на следующие моменты:
переносимость и побочные явления;
особенность иммунного ответа (скорость, выраженность и другие);
взаимодействие с другими препаратами;
безопасность диапазона доз.
В процессе тестирования может изменяться не только дозировка, но и состав препарата. Вакцину вводят не сразу всем участникам, а поочередно, чтобы избежать массовых негативных проявлений в случае, если что-то пойдет не так.
Вторая фаза
Цель этой стадии – оценка эффективности (иммуногенности) вакцины. Во второй фазе испытаний принимает участие несколько сотен добровольцев. На данном этапе происходит еще большая отработка свойств и дозировки препарата. Тщательно фиксируются и анализируются реакции организма, определяется периодичность и сроки вакцинации, особенности транспортировки и прочие моменты.
Третья фаза
Её цель – доказать безопасность и эффективность вакцины при массовом применении в динамике, а также удостовериться, что польза вакцины компенсирует те нежелательные реакции, которые неминуемо будут выявлены (хотим уточнить, что допускаются лишь легкие реакции). Именно на третьей фазе ученые делают выводы, которые невозможны при небольшой численности испытуемых: действие вакцины изучается на тысячах человек. Анализируется частота побочных эффектов (в том числе отдаленных), продолжается определение безопасности.
После того, как все фазы клинического этапа исследований успешно пройдены, данные о них поступают в специализированные структуры. Положительное решение означает, что вакцина может быть запущена в производство; препарат регистрируют, а фирме-изготовителю выдается соответствующая лицензия.
Нужно отметить, что лицензируется не только сама вакцина, но и ее производство. Если в процесс изготовления вносятся какие-либо изменения или он не может в полной мере обеспечить качество, препарат заново проходит испытания. Вакцины выпускаются сотнями тысяч дозировок, и важно, чтобы каждая из них соответствовала ранее заявленным протоколам.
Дальнейшая «жизнь» вакцины
Выдача лицензии и массовый выпуск вакцины не означает, что исследования закончились. Существует еще четвертая фаза клинических исследований. Она проводится уже после того, как препарат становится доступным для людей через розничную сеть медицинский организаций. Это постмаркетинговые испытания или так называемый постклинический мониторинг. Он имеет масштабный характер, позволяют получить еще более подробную информацию о безопасности и эффективности препарата. Также на четвертой фазе оцениваются комбинации с другими препаратами и уточняются вновь открывшиеся данные и гипотезы.
Может быть и такое: вакцину зарегистрировали и начали применять, но внезапно сняли с производства. Дело в том, что даже несколько тысяч человек в некоторых случаях не могут являться абсолютным показателем безопасности. Только внедрение в массы способно в полной степени проявить те или иные качества препарата. Однако такие случаи – редкость.
НА ЗАМЕТКУ! Стоит коснуться и такого вопроса, как материальные затраты. Разработка вакцины требует огромных вложений. Это и заработная плата сотрудникам, и содержание лабораторий и центров, содержание животных, реагенты и многое-многое другое. Кроме того, значительная доля от продаж уже зарегистрированного препарата уходит на постклинический мониторинг – сбор, фиксацию и анализ данных.
KAT_9674.JPG
Примечательно, что даже после того, как все фазы испытаний пройдены, наблюдения за действием препарата продолжают вестись постоянно в течение многих лет: ученые отслеживают влияние на организм в долгосрочном отношении, анализируют данные о динамике заболевания с момента внедрения препарата.
Как же получают сами препараты?
Непосредственное производство вакцины зависит от ее вида. В общих чертах его можно описать следующим образом.
1. Живая вакцина (ослабленная)
Выбирают штамм возбудителя.
Ослабляют микроорганизм.
Размножают (культивируют) в питательной среде.
Очищают от примесей.
Стандартизируют (приводят к нужной концентрации, фасуют).
2. Инактивированная вакцина (убитые возбудители).
Выбирают штамм.
Культивируют.
Инактивируют (убивают).
Очищают.
Стандартизируют.
3. Рекомбинантная вакцина. Используются методы генной инженерии.
У патогенного возбудителя берут часть генетического материала.
Встраивают его в геном клеток, которые будут его производить (чаще всего, это – дрожжи).
Культивируют клетки в питательной среде.
Выделяют и очищают антиген.
Готовят вакцину.
Кроме этого, существуют и другие способы производства вакцин, инновационные и дорогостоящие, например, полное воссоздание вируса искусственным путем. Иммунитет реагирует на него, как на «живого», но вероятность заражения нулевая, так как в такой частице отсутствует геном.
НА ЗАМЕТКУ! Одни из последних разработок ученых – создание вакцин на основе растительных вирусов. Их комбинируют с антигеном возбудителя болезни человека. Подобные исследования с использованием вируса табачной мозаики уже проводятся в отношении краснухи, COVID, сибирской язвы.
Сколько времени требуется для создания препарата
Длительность разработки и производства вакцин зависит от многих факторов: штамма возбудителя, антигенных свойств, того, насколько он изучен. В среднем, этапы занимают следующее количество времени:
Базовые исследования – 2-4 года;
Доклинические испытания – до 2-х лет;
Первая фаза клинического этапа – 1-5 лет;
Вторая фаза – 2-3 года;
Третья – 5 и более лет.
Суммарно на разработку одной вакцины уходит примерно 10-15 лет (без мониторинга на практике после внедрения в производство).
В ряде ситуаций допускается экстренный выпуск препаратов. Однако это не означает, что они «не проверены». В любом случае вакцина проходит установленные протоколом этапы, но в очень сокращенном варианте. В качестве примера можно взять COVID-19 или вирус Эбола.
То же происходит, если свойства, присущие семейству возбудителя, хорошо известны. Например, ежегодные мутации вируса гриппа не являются препятствием для быстрого производства новой вакцины.
Особенности контроля
Каждый этап производства вакцин жестко контролируется. Стандарты и положения, регулирующие нормы качества препаратов, изложены в сборнике – фармакопее. Она имеет юридическую силу и находится под государственным контролем.
Люди-добровольцы, которые участвуют в испытаниях, обязательно должны дать на это свое согласие на основании утвержденного этическим комитетом протокола. Непосредственно на производстве надзору подвергается каждая серия выпущенного препарата. Контролируется не только состав вакцины, но и стерильность, концентрация, требования к фасовке, упаковке и так далее.
На фоне вышесказанного утверждения противников вакцинации выглядят, по меньшей мере, смешными. А если вы запутались в современных вакцинах, раздумываете – делать прививки или нет, наши специалисты всегда придут на помощь: проконсультируют, объяснят, посоветуют.
"фонтанка" стала оччччень ангажированным изданием с явным политическим (но умеренным пока) ангажиментом. И этот факт не дает никаких оснований на 100% доверять сей статье - действительно грамотно написанной. Но именно из-за такой грамотности и вызывающей сомнение в авторстве именно "фонтанки" - в ней по ее составу подобной статьи написать просто некому.
Тады и вывод и запрос - чья именно статья, кто автор - и тады чей заказ?.
У вас, у нас на данный момент имеется широко опубликованная и обсужденная, обоснованная и буквально хвалебная статья, опубликованная расхваленным вами ЖЕ "Ланцетом" . Почему эту статью "Ланцета" а также комментарии к ней известнейших ученых и общ. деятелей игнорируете? Какая-то двойственность в вашем сознании и миропонимании получилась в итоге? Вы этого не наблюдаете - вашу личную ангажированность?. Статья "Ланцета" о "спутнике" имеется на настоящий момент и в сети и в библиотеках - ознакомиться может каждый и КАЖДЫЙ о ней знает. Поэтому эту статью Ланцета о спутнике, опровергающую кем-то тиснутую писанину без анализа статьи "Ланцета" ее критики и опровержения игнорировать настолько демонстративно - НИКАК НЕЛЬЗЯ. ПРОСТО НЕПОРЯДОЧНО.
. Спор (ежели это спор и тем более научный и на важную медицинскую тему касающегося человечества) не должен вестись так непотребно и ангажировано. Это просто крайне непорядочно. Но доводы и многие места статьи интересны - посему не сообщите ли источник (ежели его знаете - т.к. это очевидно никакая не "фонтанка" ) и САМОЕ ГЛАВНОЕ - ДАТУ и МЕСТО выхода оригинала.
Путин обмолвился на пресс конференции, что мол сам бы укололся, но тем кому 60+НИЗЯ! И что потом? Не прошло и недели, как вдруг СТАЛО ОНО (можно) Что за три дня для стариков придумали что ли?
Они уже разрешают прививаться и пожилым, и онкобольным, и кривым, и косым-даже не смешно.
Вакцины: путь от изобретения до применения
Производство вакцин – многоступенчатый, длительный процесс, который требует участия тысяч человек и серьезных материальных вложений. Его стандарт был разработан в середине XX века. На сегодняшний день в мире зарегистрировано около 100 вакцин, и ученые накопили достаточно опыта, чтобы быстро отреагировать и разработать новый препарат в случае критической ситуации.
С чего все начинается
Вакцины не разрабатываются просто так, по чьему-либо желанию. Процесс инициируется, когда инфекция приобретает угрожающий характер (эпидемии или пандемии), особенно всемирного масштаба. Огромное количество накопленных статистических данных служит толчком к поиску нового препарата.
В разработке принимают участие ученые разных направлений – вирусологи, биологи, иммунологи, бактериологи и другие. И на первом этапе им необходимо не только выявить возбудителя и «опознать» его, но и тщательно изучить особенности жизнедеятельности, генетического материала, антигенов. Более того, перед исследователями стоит задача понять, как организм отвечает на проникновение микроба, какие иммунные механизмы задействованы.
Изучение свойств патогена происходит как в условиях лаборатории (с привлечением животных или in vitro), так и путем непосредственного наблюдения за инфицированными людьми.
in vitro – это технология выполнения опытов «в пробирке», т.е. вне живого организма.
Пробирки.jpg
В процессе принимают участие одновременно несколько групп ученых, каждая из которых имеет свои задачи и методы. Таким образом, инфекционного возбудителя исследуют с максимального числа сторон.
Здесь же формируются гипотезы, каким может быть будущий препарат, – живой, инактивированный, синтетический. Важными моментами являются, например:
как будет происходить оценка иммунного ответа;
какие антигены возбудителя нужно взять;
какая питательная среда потребуется для выращивания микроорганизма;
сколько антигена надо, чтобы стимулировать формирование иммунитета у людей разных возрастов;
сколько дозировок нужно и с какой периодичностью введения, и так далее.
НА ЗАМЕТКУ! Антиген – часть инфекционного возбудителя, к которому иммунная система вырабатывает защитные антитела. Для разных антигенов (даже одного микроба) нужны разные антитела.
То есть, на этапе разработки вакцин ученые сталкиваются с огромным количеством вопросов, выдвигают и проверяют десятки и сотни гипотез, при необходимости меняют концепцию. Понятно, что в экстренных случаях такая работа ведется непрерывно, круглосуточно, и в ней задействовано в несколько раз больше исследований, чем в штатном режиме.
НА ЗАМЕТКУ! Возникает вопрос: почему бы тогда не создать одну вакцину, например, от гриппа, и делать прививку каждый год, не вспоминая об этом заболевании? Дело в том, что вирус гриппа постоянно мутирует, свойства антигенов изменяются, и ученым приходится ежегодно создавать новые препараты. Но это не значит, что новую вакцину делают «наугад». ВОЗ располагает сетью специализированных центров, в которых происходит сбор данных о вспышках гриппа по всему миру. Ученые непрерывно анализируют штаммы, выявляют новые разновидности, проводят антигенные исследования. То есть, состав будущего препарата обоснован конкретными фактами. Более подробно о вакцине от гриппа можно почитать в нашей статье: «Вековая война с гриппом: про вакцины от начала до наших дней». К слову, другая ситуация с ВИЧ. Мутации этого вируса происходят в несколько раз чаще, чем гриппа. «Уловить» изменения на данный момент исследователи не могут, поэтому вакцины от него нет.
Этапы.jpg
Доклинический этап
Когда базовые исследования закончены, и прототип препарата готов, начинается доклинический этап. Испытания проводятся на животных, параллельно отрабатывается технология производства вакцины.
Среди важных моментов доклинических испытаний можно отметить следующие:
происходит оценка возможности вакцины формировать иммунитет;
выявляется токсичность препарата для живого организма;
определяется минимальная, оптимальная и максимально допустимая дозировка;
исследуется воздействие на плод (вероятность развития аномалий и прочее);
оценивается способность препарата влиять на образование и/или рост опухолей;
оцениваются аллергизирующие свойства и так далее.
В процессе тестирования животным вводят вакцину в различных концентрациях и в разных состояниях организма, наблюдая и фиксируя при этом малейшие изменения. Нужно отметить, что большая часть вакцин не проходит доклинические испытания, так как не приводит к цели – иммунный ответ на введение отсутствует.
НА ЗАМЕТКУ! Для проведения доклинических исследований, как правило, берут два вида животных. Чаще всего, это – мыши и приматы. Идеальный вариант – когда в тестировании принимают участие от трех и более видов. Это дает возможность подобрать оптимально подходящую дозировку и обеспечить полную безопасность препарата.
Если доклинические испытания прошли успешно, для дальнейших испытаний нужно получить разрешение в специализированных органах. Авторы подают заявку, в которой подробно описываются проведенные исследования и тесты, обосновывается необходимость применения препарата и другие моменты. В ответ получают либо отказ, либо разрешение. При положительном решении разработка вакцины переходит в клинический этап.
ЭТО ИНТЕРЕСНО! Своеобразные «прививки» от оспы делали в Китае в 15 веке. У больного человека брали струпья, растирали в порошок и давали вдыхать здоровому. Среди других вариантов «вакцинации» – надетое на здорового человека белье инфицированного или вкладывание в ноздри ватного тампона, пропитанного гнойным содержимым язв. Какими бы варварскими не казались нам эти методы сейчас, в то время они реально помогали!
Клинический этап разработки
Этот этап предполагает непосредственное участие в испытаниях людей-добровольцев. Неважно, для какого возраста разрабатывается вакцина, ее действие изучают только на здоровых взрослых людях. Клинические исследования проводятся в три фазы. Процесс разделен на стадии, что позволяет контролировать тестирование препарата, постепенно увеличивая количество людей. Это значительно снижает риски: всё что будет тестироваться массово, уже прошло испытания в узких кругах. И, конечно, такой подход позволяет прекратить тестирование на любом этапе в случае обнаружения нежелательных явлений. Именно поэтому каждая фаза имеет огромную значимость и свои цели.
Первая фаза
Проводится на совсем небольшом количестве людей (десятки людей). Её цель – подтверждение первичной безопасности для людей в принципе. Происходит исследование вакцины в действии. Ученые обращают внимание на следующие моменты:
переносимость и побочные явления;
особенность иммунного ответа (скорость, выраженность и другие);
взаимодействие с другими препаратами;
безопасность диапазона доз.
В процессе тестирования может изменяться не только дозировка, но и состав препарата. Вакцину вводят не сразу всем участникам, а поочередно, чтобы избежать массовых негативных проявлений в случае, если что-то пойдет не так.
Вторая фаза
Цель этой стадии – оценка эффективности (иммуногенности) вакцины. Во второй фазе испытаний принимает участие несколько сотен добровольцев. На данном этапе происходит еще большая отработка свойств и дозировки препарата. Тщательно фиксируются и анализируются реакции организма, определяется периодичность и сроки вакцинации, особенности транспортировки и прочие моменты.
Третья фаза
Её цель – доказать безопасность и эффективность вакцины при массовом применении в динамике, а также удостовериться, что польза вакцины компенсирует те нежелательные реакции, которые неминуемо будут выявлены (хотим уточнить, что допускаются лишь легкие реакции). Именно на третьей фазе ученые делают выводы, которые невозможны при небольшой численности испытуемых: действие вакцины изучается на тысячах человек. Анализируется частота побочных эффектов (в том числе отдаленных), продолжается определение безопасности.
После того, как все фазы клинического этапа исследований успешно пройдены, данные о них поступают в специализированные структуры. Положительное решение означает, что вакцина может быть запущена в производство; препарат регистрируют, а фирме-изготовителю выдается соответствующая лицензия.
Нужно отметить, что лицензируется не только сама вакцина, но и ее производство. Если в процесс изготовления вносятся какие-либо изменения или он не может в полной мере обеспечить качество, препарат заново проходит испытания. Вакцины выпускаются сотнями тысяч дозировок, и важно, чтобы каждая из них соответствовала ранее заявленным протоколам.
Дальнейшая «жизнь» вакцины
Выдача лицензии и массовый выпуск вакцины не означает, что исследования закончились. Существует еще четвертая фаза клинических исследований. Она проводится уже после того, как препарат становится доступным для людей через розничную сеть медицинский организаций. Это постмаркетинговые испытания или так называемый постклинический мониторинг. Он имеет масштабный характер, позволяют получить еще более подробную информацию о безопасности и эффективности препарата. Также на четвертой фазе оцениваются комбинации с другими препаратами и уточняются вновь открывшиеся данные и гипотезы.
Может быть и такое: вакцину зарегистрировали и начали применять, но внезапно сняли с производства. Дело в том, что даже несколько тысяч человек в некоторых случаях не могут являться абсолютным показателем безопасности. Только внедрение в массы способно в полной степени проявить те или иные качества препарата. Однако такие случаи – редкость.
НА ЗАМЕТКУ! Стоит коснуться и такого вопроса, как материальные затраты. Разработка вакцины требует огромных вложений. Это и заработная плата сотрудникам, и содержание лабораторий и центров, содержание животных, реагенты и многое-многое другое. Кроме того, значительная доля от продаж уже зарегистрированного препарата уходит на постклинический мониторинг – сбор, фиксацию и анализ данных.
KAT_9674.JPG
Примечательно, что даже после того, как все фазы испытаний пройдены, наблюдения за действием препарата продолжают вестись постоянно в течение многих лет: ученые отслеживают влияние на организм в долгосрочном отношении, анализируют данные о динамике заболевания с момента внедрения препарата.
Как же получают сами препараты?
Непосредственное производство вакцины зависит от ее вида. В общих чертах его можно описать следующим образом.
1. Живая вакцина (ослабленная)
Выбирают штамм возбудителя.
Ослабляют микроорганизм.
Размножают (культивируют) в питательной среде.
Очищают от примесей.
Стандартизируют (приводят к нужной концентрации, фасуют).
2. Инактивированная вакцина (убитые возбудители).
Выбирают штамм.
Культивируют.
Инактивируют (убивают).
Очищают.
Стандартизируют.
3. Рекомбинантная вакцина. Используются методы генной инженерии.
У патогенного возбудителя берут часть генетического материала.
Встраивают его в геном клеток, которые будут его производить (чаще всего, это – дрожжи).
Культивируют клетки в питательной среде.
Выделяют и очищают антиген.
Готовят вакцину.
Кроме этого, существуют и другие способы производства вакцин, инновационные и дорогостоящие, например, полное воссоздание вируса искусственным путем. Иммунитет реагирует на него, как на «живого», но вероятность заражения нулевая, так как в такой частице отсутствует геном.
НА ЗАМЕТКУ! Одни из последних разработок ученых – создание вакцин на основе растительных вирусов. Их комбинируют с антигеном возбудителя болезни человека. Подобные исследования с использованием вируса табачной мозаики уже проводятся в отношении краснухи, COVID, сибирской язвы.
Сколько времени требуется для создания препарата
Длительность разработки и производства вакцин зависит от многих факторов: штамма возбудителя, антигенных свойств, того, насколько он изучен. В среднем, этапы занимают следующее количество времени:
Базовые исследования – 2-4 года;
Доклинические испытания – до 2-х лет;
Первая фаза клинического этапа – 1-5 лет;
Вторая фаза – 2-3 года;
Третья – 5 и более лет.
Суммарно на разработку одной вакцины уходит примерно 10-15 лет (без мониторинга на практике после внедрения в производство).
В первую очередь надо укреплять иммунитет, делать зарядочку по утрам, питаться пищей без ГМО, нормально относиться к природе-тогда не нужна будет никакая вакцина, тем более м-РНК-вакцина, изменяющая геном. Вакцин от гриппа и ОРВИ не может быть в природе. Читайте, что такое вирус, что такое аденовирус и думайте, думайте и еще раз думайте без всякой конспирологии. Я имею право об этом писать, так как провизор, который учился до всяких ЕГЕ. Вы думаете почему не прививаются врачи и провизора? Почему говорят, что планируют беременность?
Иммунитет невозможно укрепить - можно лишь принять меры, чтобы не развалить его до конца.
Смешно.
Ещё смешнее.
Это вы мне - врачу?
Я привит.
Ковид страшная болезнь и я это виде лично, и сам болел, ни с каким гриппом и тем более ОРВИ не сравнится. Поэтому вакцина необходима.
Если ковид проходит в тяжёлой стадии, то да!
есть вопросик - а вам она необходима? А другим переболевшим? А длительность иммунитета после вакцины или у переболевших одинаковы или нет? А почему бы вместо ПЦР тестов с достоверностью меньшей чем у "орла и решки" не начать делать анализы на антитела - чтобы достоверно определять необходимость вакцинации, и что еще важнее длительность иммунных ответов у переболевших и у провакцинированных...
Полностью с Вами согласна. Лучше превентивные меры, чем обрести опыт личного участия в эпидемии.
Только вот статейка странноватая.
Как будто бросили какую-то выдержку из Западной прессы в гугл-переводчик и даже не удосужились отредактировать.
вакцина от эксперимента знаете чем отличается?
Это целая череда исследований, разбитых на этапы!
Сколько времени требуется для создания препарата.
Длительность разработки и производства вакцин зависит от многих факторов: штамма возбудителя, антигенных свойств, того, насколько он изучен. В среднем, этапы занимают следующее количество времени:
Базовые исследования – 2-4 года;
Доклинические испытания – до 2-х лет;
Первая фаза клинического этапа – 1-5 лет;
Вторая фаза – 2-3 года;
Третья – 5 и более лет.
Суммарно на разработку одной вакцины уходит примерно 10-15 лет (без мониторинга на практике после внедрения в производство).
вы верите тому, что некий институт в России (с весьма криминальным прошлым, куча уголовных дел, ни одной созданной вакцины! Ни одной!) вдруг изобрел и выдал за пару месяцев реальную вакцину? Вы не боитесь колоть себе в тело неизвестный никому состав?
Вот почитайте про данный институт, чем он занимался до этого и ни разу ничего не создал! www.rline.tv
вы верите, что в стране, не способной производить нормальный инсулин, могут за пару месяцев создать вакцину?
А что будет через 2-3 года после вакцинации? А что через 5-10? есть иакие исследования? Вторая голова или третья рука не вырастет? А фертильность не утратится? Ослинная голова не вырастет?
И не собираюсь в ближайшее время.
Не доверяете?
Нет надобности.
И не в ближайшее тоже.
Нет и не буду.
Каждый свободен в выборе.
Нет у нас выбора, всех заставят и принудят к этой "вакцине"...вон учителям уже предлагают увольнения, если укольчик не поставят... выбор! У нас в России! Смешно...
Я пока подожду с вакцинацией. Посмотрю.